脳神経内科医師 黒野 明日嗣(くろのあすつぐ)先生 認知症ケア研修
ニコニコタウンきいれでは、「認知症ケア」のスキル向上に積極的に取り組んでいます。
本年度は当社の長年の夢が叶いました。
認知症ケアの第一人者であられる、黒野 明日嗣(くろの あすつぐ)先生から直接ご教示いただけることになりました。
黒野先生は脳神経内科医師としてキャリアを積んで来られ、電気生理学の研究に取り組んでおられます。
公益財団法人慈愛会 介護老人保健施設「愛と結の街」で施設長として医療と認知症ケアに尽力されてこられた傍ら、認知症に関する啓蒙活動にも積極的に取り組んでおられます。
2021 年度まで、いづろ今村病院 院長をなされ、現在は、済生会病院神経内科専門医や認知症疾患医療センター谷山病院などで活躍されておられます。
黒野先生を一言でご紹介しますと、認知症の臨床・研究・啓蒙にご尽力されている認知症ケアの第一人者です。
第4回 ~対話という治療~
第4回 黒野先生による認知症ケア社内研修が開催され、「対話という治療」をテーマとしてご講義いただきました。
受講者は70名で、生活支援員、理学療法士、看護師、ケアマネジャー、相談員として認知症に関わっているスタッフです。


認知症の〇〇さん
認知症高齢者が増加していく中で起きている問題の一つとして、認知症と診断すると周りの方がその人の事を「認知症の〇〇さん」になってしまい、認知症のレッテルをすぐにはってしまうことがあります。認知症の方は言葉で伝える能力が失われることもあり、黒野先生も診断するときに躊躇してしまうことがあるそうです。今そのご家族に「お母さんは認知症です。」と言った方が良いのか、それとももう少し理解してもらってから伝えた方が良いのか迷う場面があったり、一度レッテルはってしまうとなかなか払拭することができないので、診断する側からすると認知症と診断する時は緊張感があるなど、実体験のお話を聞くことができました。
認知症の知識が増えるとコミュニケーションや支援の方法も変わり、アルツハイマー型認知症は記憶出来なくなる病気なので「さっき言ったでしょ」という声掛けではなく、昔の習慣や対象者の人生(生活背景)というものを理解して接することが大事だと気づくことができます。
レビー小体型認知症は幻視や見間違いが多いので、その原因となる事を取り除けば改善することが出来ます。例えばハンガーに服を掛けて壁に掛けていると、人が空中に浮いている状況に見えて不安になりますが、その服を取り除くと見間違いは起きなくなり、その後は安心して生活をすることが出来るようになります。
脳血管性認知症は脳梗塞や脳出血など脳の一部が損傷し、遂行機能障害といい計画を立てたり、順序立てて実行することが困難となります。


今回のように勉強会を開催し、組織として認知症に関する知識を増やしていくことで、認知症の方も安心して生活を送れる環境が整うことになります。
医療・福祉に携わっている方の考え方で強いのが、何かをしてあげたいという思いから、つい介入してしまうことが多いです。実は何もしないで見守る・観察するという事も重要な介護であり、その人知るために必要な時があります。認知症ケアは人としての理解が求められます。どうしてそのような行動をしたかったのか、なぜそのような選択をしたのか、その方の生活歴や過去の出来事を思い返して自分なりに解釈し、ケアを考えることが大切です。
話が変わり黒野先生から「皆さんはいろんな勉強をしていますが何のためにしていますか?」と参加者に質問がありました。知識は何のために向上して、活用し実践するのか、その意味を自分自身が分かっていることが重要です。また、私たちは考えて仕事をする際、行動指針であるニコニコタウンきいれ~心にいつも7ヶ条~を心に秘めて仕事を行わなければなりません。
- まず主人公は、利用者であるお年寄りだと認識すること
- リーダーシップ・メンバーシップがそれぞれ確立していること。
- 職員全員が、お年寄りの言動に関心を持ち、耳を傾ける態度を身につけること。
- 職員全員が、お年寄りを受容し理解しようとする気持ちを持つこと。
- 職員全員が、情報を共有できる体制を普段から作っておくこと。
- 情報の収集・サービス内容の検討は、ケースカンファレンスを通して確認すること。
- ケースカンファレンスの際は勿論のこと、あらゆる場面で一人ひとりの職員の考え方や発言が大切に扱われること。


聞く・話すということ、向かい合って話し合うことが対話であり、会話と声掛けとは異なります。会話は複数の人が互いに話をすること。声掛けは声をかけること、挨拶をしたり安否を問うたりすることです。
認知症の方が家族と同居しているのに、寂しいということがあります。家族は会話をしていますが、本人は発言出来ないので返事をすることしかできない。その環境は1人取り残されているので寂しいのです。直接「テレビを見る?」などその人に向かって話をして、その人の返事を待つ事が対話なんです。対話とは向かい合って話をすることなので、時間が無いと出来ないというところが欠点です。対話ができる2人だけの空間、静かな場所、腰掛けて話をするなど、環境的な配慮や目線を合わせて、今、対象者の話を聞くこと・話すことに意識していることを伝え、対象者が話しやすい空間をつくることが大事です。また、対話をしてもらえるよう、対象者を理解する気持ちや対象者に自分のことを知って頂くことも大切です。そのような環境的配慮、意識をもって、対話をすることによって、お互いに気づきがあり、それによって新しい関係性が持てることが認知症ケアになります。そのためには、対象者がどのような方なのか、援助者としてどのような姿勢で対話に臨むのか事前の準備も大切になります。また、対象者のことを知ろうとするには、自己開示し合う必要があり、対話し続けることが重要であることを教えて頂きました。話すことが難しくなった重度の対象者においても、話しかけ、表情から返事を類推すること、うなずくまでの時間・間隔からその意図を推し量れることができるかもしれない、「対話」でないと気づくことができないことを教えて頂きました。
それを可能にするには業務改善を行い、対話できる環境を整えなければなりません。業務を改善することは何のために行う必要があるか、目的を明確にして取り組む必要があります。そのためには、スタッフ間での目的の共有も重要となります。
組織の価値は職員の中で考える人がどれほど多くいるかによって変わります。失敗を恐れずに色々なことにチャレンジする事が重要で、答えを出すことだけに縛られずに、体験を次に活かせるように取り組んでくださいと激励のお言葉を頂きました。認知症は対話を最も必要とする疾患であることを理解し、「何のために対話をするのか」という問いを持ち続けることが大事であることを教えて頂きました。職員で考え、チャレンジしたことを共有し、組織の価値を高めて、質の高いケアにつなげていきたいと思います。


黒野先生、今回も本当にありがとうございました。 次回もよろしくお願いします。
※研修は出席者の体調・体温・接触管理・ワクチン接種・手指消毒・室内換気を徹底し行っております。
第3回 ~レビー小体型認知症~


第3回 黒野先生による認知症ケア社内研修が開催され、レビー小体型認知症をテーマとしてご講義いただきました。
受講者は60名で、生活支援員、理学療法士、看護師、ケアマネジャー、相談員として認知症に関わっているスタッフです。
レビー小体型認知症とは
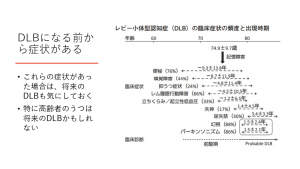
レビー小体はパーキンソン病からみつかりました。レビー小体型認知症は、パーキンソン病と同じαシヌクレインが細胞内に蓄積して起こる病気です。パーキンソン病を先に発症して次に認知症を発症する人と、認知症を発症してからパーキンソン症状が出る人がいます。ですので、パーキンソン病とレビー小体病は同じ疾患群なのではないかと考えられています。パーキンソン病は、αシヌクレインのきれいな結晶が脳幹部の黒質に局所的に蓄積することで起こり、脳全体に広がるタイプはレビー小体型認知症になります。


パーキンソン病は、脳幹部の中脳にあるドパミンを合成する細胞が壊れ、ドパミンが不足することで発症し、「振戦」「小刻み歩行」が起こります。レビー小体型認知症では、脳全体にレビー小体が広がり、「幻視」「思い出せないという記憶障害」が本質的な症状として出現してきます。レビー小体型の8割の方にパーキンソン症状が出現します。
レビー小体型認知症の本質 Ⅰ
幻視と思い出せない
レビー小体型認知症の記憶障害はアルツハイマー型認知症と異なり思い出せないという特徴があります。一旦記憶できる点がアルツハイマー型認知症と異なります。ですから「幻視」について患者に尋ねると、具体的な出来事として教えられる期間があります。これは一旦記憶できるからで、最初から記憶できないアルツハイマー型認知症では幻視について患者本人が語ることはありません。事例を挙げると、「蜂が飛んでいる」「電信柱の横に白い服を着た女性が立っているから危なくてしょうがない」「毎晩牛が入ってくる」など、対象者はありありと感じています。幻視は何もないところにありありと現実のように本人は感じていますので、まずは否定せず関わります。一方で支援者には全く見えませんので、「見えているんですね、でも残念ながら私には見えないんです」と半分肯定して半分現実を伝えるようにします。ただ幻視はケアでは難しい点があり、薬物療法の対象になります。幻視で怖がる場合は薬物療法を考えますが、怖くない幻視(例えば死んだ旦那さんが現れて嬉しいなど)はそのまま放置することもあります。「幻視」は9割の患者で確認できるので、レビー小体型認知症の可能性を考えるのに必要な症状でもあります。(あれば可能性が高まり、一方でないからといって否定は出来ない)
パーキンソン病では「動いていない幻視」が多い傾向がありますが、レビー小体型認知症では「動く幻視」が多く、さらに「錯視」が加わります。「錯視」は、そこにあるものが違うものに見えてしまう現象で、上着をハンガーにかけていたら「人が浮いて見える」、或は、「人が立っているように見える」など、そこにある物が違う物に見える見間違いになります。何もないものが見える「幻視」とは本質的に異なります。そこにあるものを見間違うので、ケアとしてはそのものを見えない場所に移動することで改善できます。
HDS-R・MMSEなどの認知機能検査を用いて語想起障害(桜猫電車の二回目)を調べると、アルツハイマー型認知症では早期に0点になりますが、レビー小体型認知症では他の認知機能が落ちる中、しばらく0点にならない方がいるのも特徴といえるでしょう。
もう一つ重要な所見としてレム睡眠行動異常が上げられます。これは寝ているときには動けないはずのロックが外れてしまい、行動できてしまう現象です。「はっきりとものを言う寝言」が特徴で、一部の方は例えば夢の中で相手と戦っているのですが、寝ているのに身体が動けるので、隣で寝ているパートナーを蹴ったりしてしまうことがあります。寝言の内容は様々で、記録しておくと家族との話し合いで昔の出来事とつながる場合があります。レム睡眠行動異常は診断基準にも含まれていますので重要な所見になります。
ケアの方法
レビー小体型認知症の「錯視」はケアで対応できますが、「幻視」になるとケアでは対応困難になります。「幻視」の対応は、対象者に事実を伝えて理解してもらう「半分受入れ、半分違う」を用いて対象者に伝えます。一方、「幻視」のなかで会いたい人に会えている場合など、対象者にとって良い「幻視」であれば、そのままのほうが幸せなことがあります。対象者が「幻視」を見てどのように感じているかを引き出し、対応を検討する必要があります。不安を感じているレビー小体型の方は怖い幻視を見やすいという研究結果もありますので、普段から安心させるケアは認知症の方を見る上で共通して重要なことだと思います。本人にとって悪影響を及ぼす幻視であれば、ケアだけでは難しく、薬物療法を検討することになります。ドネペジルで消えることが多いので認容性があれば最大量の10mgまでまずは試してみることになります。それでも難しい場合は抗精神病薬の使用に踏み切りますが、副作用との兼ね合いがあり、しばしば治療に難渋します。粘り強い薬物調整が求められます。
対象者との対話
対話と会話、声かけは異なります。対話は一対一で目と目を併せて話をする、交互に話しすることをいいます。意識しないと、スタッフはご利用者と会話あるいは声かけという、一方通行の話をしてしまいがちです。対話でないと認知症の方の不安を解消することは難しいのではないかと思います。もちろん忙しい日々の仕事の中で毎回対話をするのは難しいのですが、その日のうち一回でも、短い時間でも良いので対話ができるといいと思います。私は患者さんのそばに座って対話する時間を作れるように努力しています。


レビー小体型認知症の本質 Ⅱ
レビー小体型認知症には、「認知機能の日内変動」「パーキンソニズム」「レム睡眠行動異常」が症状としてあります。
- 日内変動は、気分の変動のことではなく、意識レベル・集中力の変動のことを指します。ご家族がこの変動のことを知らないと、わざとやっていると感じてしまいますので、専門の職員がしっかりと説明し、家族の安心に繋げ、ご利用者と家族の関係が壊れないようにする必要があります。
- パーキンソンニズムは、無表情や前傾姿勢、振戦(レビー小体型認知症の場合振戦に左右差がないのがパーキンソン病との違いになります)、姿勢反射障害、飲み込みが悪くなる特徴があります。
- レム睡眠行動障害は、通常体が動かないはずのレム睡眠時に身体が動かせてしまう症状をいいます。夢の中でしゃべっていること、動いていることがそのまま動けてしまいます。一緒に寝ている人ははっきりとした寝言で眠れなかったり、蹴られたりたたかれたりすることもあります。家族は病気との関連を知らないので私たちが家族に尋ねないと教えてくれない場合が多いです。入所されている方の場合は夜間の睡眠状態を気をつけて観察する必要があります。

レビー小体型認知症の問題点
レビー小体型認知症は、認知機能よりも運動機能が低下します。運動機能の中でも、最初に嚥下機能低下がみられることが問題です。
嚥下機能低下がみられたら、食事低下で生じる低栄養への対応として、ご家族へ5つの中から1つ選択してもらうことが必要になります。
- 胃瘻経管栄養
- 鼻腔経管栄養
- 中心静脈栄養(IVH)
- 点滴
- 自然(何もしないとこうなりますという説明)から選ぶことになります。
1が延命効果最大で徐々に短くなり、5が寿命です。つまり、5以外はすべて延命になります。何か処置をしないと寿命が短くなるというのは間違いで、あとどれくらい延命したいのかというのがこの選択の重要なポイントになります。さらに踏み込むと延命によって本人はどういう時間を過ごしたいのか、それを本人が望んでいるのか、それによって本人は幸せなのか、が一番悩むべき事柄になります。そしてもう一つ大事なことは5つのどれを選択しても正解であることであり、スタッフは本人・家族の決定を全力で支援する必要があります。
本来は本人がこの5つの選択肢から選ぶ必要があります。ですので、病初期でのまだ自己決定が出来る段階から本来はACP:アドバンス・ケア・プランニングを行なう必要があります。本人が決められない状況の場合、ご家族による代理判断を行ないます。この際重要なのは家族が本人の意思を代弁しているかどうかです。
ACPを確認する時、ご家族が、「私は~」という主語で話された場合は、それは自分の意見であってご利用者の意向を代弁していません。ですのでスタッフが「お母さんは・お父さんは~」と、主語を転換して問いかけ、ご利用者の代弁者になるように支援する必要があります。ACPは何度もすべきものであり、重要なのは決定事項ではなく、その決定に至るプロセスです。そのプロセスを通じて家族はご利用者の気持ちになり、よりよい選択をするようになっていきます。そこに付き合っていただきたいと思います。
胃瘻は必ずしも悪くない
個人的な経験でひ孫と一緒に暮らしたいといっていたADの方のご家族はそれを実現すべく、胃瘻を選択され、自宅に帰られました。訪問診療でお伺いしましたら、同じ布団でひ孫と一緒に寝ておられました。この方にとって、胃瘻は本当にいい選択だったと思います。一方で特養に訪問した際に胃瘻部屋がありました。私が残念に感じたのはこの部屋の方々の家族はどれくらいの頻度で会いに来られますかとスタッフに聞いたところ(コロナ前の自由に面会できる時期の話です)、数年に一回かな、会いに来られない方もいると聞いたときでした。生きていてくれるだけで良いというのは子供たちの考え方であり、本人がそれで幸せなのだろうかと疑問を持ちました。
大事なことは、胃瘻はただの道具です。いい使い方もあればそうでないときもある、どう使うか、それによって何が良いのか悪いのか、よく考えることなのだと思いました。

総括として、レビー小体型認知症だけではなく、他の認知症でも個々に症状が違い、その人がおかれている状況によっても認知症ケアは違うことのご説明がありました。認知症は個別性の高い仕事であり、ケアの中でも一番難易度は高いと思います。そこにはクリエイティブさが必要になります。新しい知識を元にしたクリエイティブな仕事を期待しますと、温かいメッセージをいただきました。
レビー小体型認知症の本質からスクリーニング・ケアを学び、嚥下機能低下による人生の締めくくりを如何に捉えるかという深いテーマを考えました。ACPとして、その意味は理解していたものの、本人主体の意味は、理解として十分な水準に達していなかったことを認識しました。「幻視」が対象者にどのような影響があるのか、或は、どのように感じているかを引き出すのか、手法と能力如何でケアは大きく変わることをご教示いただきました。
黒野先生、お忙しい中、ほんとうにありがとうございました。
※研修は受講者の体調・体温・接触管理・ワクチン接種・手指消毒等、室内換気も徹底して行っています。
第2回 ~認知症の基本AD~
ニコニコタウンきいれでは、「認知症ケア」のスキル向上に積極的に取り組んでいます。
認知症ケアの第一人者であられる、黒野 明日嗣(くろの あすつぐ)先生をお招きし、直接ご教示いただけることになりました。
第2回 題名:認知症の基本ADとしてご講義いただきました。
今回の受講者は、生活支援員、理学療法士、看護師、ケアマネジャー、相談員からなり、総勢65名でした。
新型コロナ感染対策から3会場をネット中継しました。
~認知症の基本AD~
認知症の原因疾患では約7割がアルツハイマー型認知症であるため、「アルツハイマー型認知症(AD;Alzheimer’s disease)を制するものが認知症を制す」といわれています。
ADの本質と交流分析を交えてご講義いただきました。


一つ目の本質は、➀新しいことが覚えられない、②時間が分からない、③場所が分からない、この3つになります。ADは比較的ゆっくりと脳機能が低下し、記憶力・理解力・判断力が年単位で下がり、症状はゆるやかに進行します。発症の10年以上も前から、脳の変容が始まり、発症すると「いつ・どこで・誰が」の認識ができなくなり行動心理症状が生じます。一方行動心理症状は、自分ではどうしようもなく、多くは不安を感じることで引き起こります。
二つ目の本質は、感情は正常なことです。情動記憶を司る原始的な脳の扁桃体は、ADでは障害され難く、感情を作り出す役割を担っています。危険な物をみて「ギョッ」とすれば扁桃体は興奮し活性化します。
大声を上げているADを例に挙げて、何が必要かを検討しました。
その人を理解するコミュニケーションが重要だとする意見が出され、成立する会話について、心理学でいう心理学理論に基づく心理療法 交流分析(TA;Transactional Analysis)を学びました。
TAは、精神分析に基礎を置いた人間学的心理学の哲学を有した心理療法です。
1950年代にエリック・バーン博士により創始され、観察できる行動に焦点を当て、言葉と図示による分析が特徴です。「交流」に焦点をあてた、個人の性格傾向を測定し、その交流傾向を分析することで問題に対処する方法です。
その人の性格傾向を「親」「大人」「子供」「自我状態」に分けて理解します。会話の中で自分のあり方と自我状態を引き出し、日常の会話・やりとりのパターンを分析します。意図的にかかわり状況判断します。
私を、①両親の私、②大人の私、③子どもの私とします。
あなたを、④両親のあなた、⑤大人のあなた、⑥子どものあなたとしてADの周辺症状をコントロールするコミュニケーションを行います。
ADの周辺症状をコントロールできるコミュニケーションは、①⇆④、②⇆⑤、③⇆⑥になり、コミュニケーションで気持ちをやり取りします。一方、③→④、②←⑤では気持ちが通じない会話になります。気持ちが通じる会話は、③⇆④になり、②⇆⑤、③→④は裏の意味を持つコミュニケーションになります。
自我状態を自発的に替えることで、自律的な自分を発見していきます。
認知症ケアで大事なことは、その人を深く理解すること、支援の場における支援者の反応になります。
会話を成立させるために、コミュニケーションスキルだけでなく、気持ちのやり取りや専門職として習得すべき知見をご教示いただきました。
最後に黒野先生から、認知症ケアは創造的・独創的な仕事だとして、よりスキル向上に努めるべく、学ぶべき文献を示されました。さらに、表情解析の研究に取り組む当社に、積極的に研究してくださいと激励のお言葉をいただきました。


※研修は出席者の体調・体温・接触管理・ワクチン接種・手指消毒・室内換気を徹底し行っております。
第1回 〜 認知症 基本の「キ」〜
受講者は、生活支援員、理学療法士、看護師、ケアマネジャー、相談員からなり、総勢 70名でした。ニューノーマルな対応として、第一会場 43 名、第二会場 27 名をネット中継し、二会場同時に進めました。
~ 認知症 基本の「キ」~
高齢者介護・地域医療に携わる専門職にとって、認知症は身近な病気である一方、大きな課題でもあります。
残念ながら、認知症は現代の医療では治せず、進行を遅らせることしかできません。そこで重要になるのが対処法です。認知症の基本的な関わり方でありながら、臨床を重ねないとみえてこない、基本的でありながら深く難しいカッコ書きの「キ」に関するご講義でした。
黒野先生は、支援で最も困る BPSD を例に挙げられ、認知症ケアの本質として、「すべての行動には意味があり、問われるのは、すべての行動を理解しようとする視点と努力にある」と、取り組むための基本的な心構えを力強く説かれました。
「ベテラン職員であるならば、スムーズな支援ができるかもしれないが、経験の浅い職員では対応は難しく、日々の学びに掛かっている」と勉強の必要性に触れられ、専門書などで解決策を学ぶべきだと、読むべき専門書を挙げて、学ぶ方向性を示してくださいました。
次に、BPSD が起きるプロセスについてご説明くださり、「新しい記憶の保存が難しい」「常に不安がある」ことについて、事例を挙げてヒューリスティックな解決法をご教授いただきました。
ヒューリスティックで考慮すべきは認知症の方の行動です。人は意思決定するとき過去の経験を基にする傾向があり、複雑な決定では経験則に従って結論を出す傾向があることを事例に基づきご説明くださいました。臨床に紐づいた理論として、過去の話に含まれる行動に繋がるヒントと答えを、ヒューリスティックな解決法を交えてご教示いただきました。ご家族に昔の話を聞き生活歴を十分把握することが良質な認知症ケアの入り口だと深く理解しました。
支援における声掛けは、「もっと知りたい」が自然に出てくることが大切になり、「表情」をみながら「はまる言葉」を探る視点が問われることを学びました。
認知症の方に触れるチカラ加減についてご説明いただき、5歳児程度のチカラで動いていただけない場合、その行為は「したくない事」であることを学び、声掛けは「表情」をみながら気持ちを探ることだと理解しました。当社がケアを統一しようとしていることについて、ケアの統一は必要ないこともご教示いただきました。
過去の生活歴や習慣などは、ご家族との会話の中から得られ、どうしてそのような行動をとるのかを推測できることを学びました。生活歴の把握がヒューリスティックな解決法の精度を高め、質の高い認知症ケアに繋がることをご教示いただきました。最後に、受講者から認知症のスペシャリストであられる黒野先生に沢山の質問がありました。
黒野先生のお言葉は、認知症の解決方法には「これ!」というモノは無く、それぞれに合わせたケアを「探り」「みつけて」試行錯誤していくことが基本の「キ」になることでした。
多くの臨床を経験し、日々学び続けることが大切だとの回答に、職員からは拍手が起こりました。
今回の研修を終えて職員から、
- 認知症の行動は職員にとって困ることが多いです。その為、行動の意味を考えず、その場しのぎの対応になっていた事を反省しました。
- 行動としてみるのではなく、どうしてその行動が起こっているのか、不安を理解しようとしていきたいです。
- 認知症の方が感じる感情は、我々と同じだという事を意識し、不安に寄り添っていきたいと思いました。
など、日々のケアを見直し、反省し、関わり方を改めたいとする意見が多く聞かれました。
認知症ケアは、日々関わり、勉強し続けることでスキルアップに繋がります。今日から学び直しますという意気込みがありました。

今回学んだ事を現場で活かすのはもちろんのこと、人に教えられるくらい臨床を重ねても らいたいです。
黒野先生、今回は本当にありがとうございました。 次回もよろしくお願いします。
※研修は出席者の体調・体温・接触管理・ワクチン接種・手指消毒・室内換気を徹底し行っております。












